内視鏡的粘膜下層剥離術(ESD)
このページを印刷
このページを印刷

咽頭がん、食道がん、胃がん、十二指腸がん、大腸がんなど内視鏡で発見されるがんはリンパ節転移の可能性がほとんどない早期の状態であれば、内視鏡的切除によって外科手術と同等の治癒が可能です。内視鏡的切除は臓器を温存する事でがん切除後のQOL(生活の質)の向上が期待でき、体に侵襲の少ない治療として1980年代より内視鏡的粘膜切除術(EMR)が行われてきました。
そして近年、医療技術の進歩によって内視鏡的粘膜下層剥離術(Endoscopic Submucosal Dissection; ESD)が開発されました。これまで大きなサイズのがんや難しい部位に発生したがんは早期の状態であっても従来のEMRでは切除できず、やむなく外科的手術を必要としていましたが、これらのがんもESDによって切除できるというケースが多くなりました。
さらに最初から外科的切除をすべきか迷うような場合は、まず体に負担の少ないESDによって、病変を切除し、切除後の評価によってあらためて外科切除をすべきかを判断する(診断的切除)という選択もできるようになりました。ESDは治療であると同時に精度の高い検査でもあります。また、超高齢化社会をむかえ、がんだけでなく、さまざまな病気を抱えている患者さんにとっても、診断的切除、あるいは100%完全な治療が選択できない場合の補助的治療としてもESDは非常に有用な選択肢と思われます。
まず内視鏡にて粘膜表面に拡がっているがんの切除範囲を確定します。がんから5ミリ程度安全マージンをとってマーキングを行ったのちに、切除を開始します。粘膜の下にある粘膜下層に生理食塩水などを注射してがんを浮かせたのち、内視鏡の先端から特殊な電気メスを出し、粘膜下層を直接はがして、がんを粘膜ごと切除します。
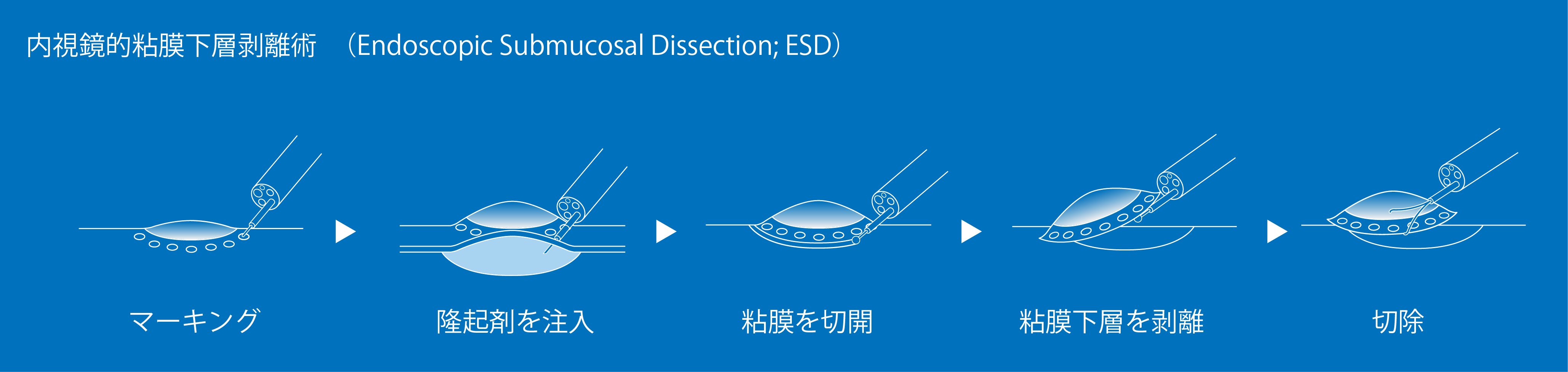
従来のEMRと比較してESDは内視鏡による繊細な操作が求められ、高度な技術と経験が必要ですが、ESDの最大の特徴は外科的切除をせずにがんを治すことができる守備範囲が従来のEMRよりも大きく拡大したことです。
例えば胃の入り口(噴門)や出口(幽門)にできたがんは小さくてもEMRでは切除ができなかったため、外科手術を行っていました。食道がんや十二指腸がんの外科手術は体への負担が比較的大きく、また、肛門近くの直腸がんの場合、人工肛門増設が必要な場合もありますが、ESDによって外科手術を回避できれば、治療後も外科手術に比べて後遺症の少ない生活を送れることが期待できます。難しいケースでは全身麻酔をかけて手術室でESDを行うこともありますが、通常は内視鏡室で、通常の内視鏡検査のように鎮静剤を使用して治療を行いますので手術中の体への負担をより軽減できるというメリットもあります。
対象となる患者さんはリンパ節転移の可能性のほとんどない早期がんの患者さんです。それぞれの臓器ごとにリンパ節転移のほとんどない早期がんの条件はガイドラインで細かく決められています(内視鏡切除の適応病変といいます)が、消化管壁の一番上の層(粘膜層)や2番目の層(粘膜下層)の上方にとどまるがんの多くが、ESDの適応(対象)となります。
上記条件に当てはまらない患者さん(適応外病変)は、転移の可能性のあるがんですので、内視鏡切除だけでは不十分ですのでESD後に適応外と判断された場合は治療が必要となります。
| 2020年 | 2021年 | 2022年 | 2023年 | |
|---|---|---|---|---|
| 咽頭ESD | 44 | 45 | 48 | 62 |
| 食道ESD | 118 | 135 | 144 | 134 |
| 胃ESD | 180 | 165 | 211 | 202 |
| 十二指腸ER | 61 | 67 | 84 | 74 |
| 大腸ESD | 122 | 167 | 87 | 139 |
| 大腸EMR/CSP | 2023 | 2566 | 2653 | 2735 |
| 合計 | 2548 | 3145 | 3227 | 3346 |
ESD;内視鏡的粘膜下層剥離術
EMR;内視鏡的粘膜切除術
CSP;コールドスネアポリペクトミー
ER; ESD+EMR+CSP