消化器内科(胃腸)
このページを印刷
このページを印刷
咽頭がん、食道がん、胃がん、十二指腸がん、大腸がんなど内視鏡で発見されるがんはリンパ節転移の可能性がほとんどない早期の状態であれば、内視鏡的切除によって外科手術と同等の治癒が可能です。内視鏡的切除は臓器を温存する事でがん切除後のQOL(生活の質)の向上が期待でき、体に侵襲の少ない治療として1980年代より内視鏡的粘膜切除術(EMR)が行われてきました。そして近年、医療技術の進歩によって内視鏡的粘膜下層剥離術(Endoscopic Submucosal Dissection; ESD)が開発されました。これまで大きなサイズのがんや難しい部位に発生したがんは早期の状態であっても従来のEMRでは切除できず、やむなく外科的手術を必要としていましたが、これらのがんもESDによって切除できるというケースが多くなりました。
さらに最初から外科的切除をすべきか迷うような場合は、まず体に負担の少ないESDによって、病変を切除し、切除後の評価によってあらためて外科切除をすべきかを判断する(診断的切除)という選択もできるようになりました。ESDは治療であると同時に精度の高い検査でもあります。また、超高齢化社会をむかえ、がんだけでなく、さまざまな病気を抱えている患者さんにとっても、診断的切除、あるいは100%完全な治療が選択できない場合の補助的治療としてもESDは非常に有用な選択肢と思われます。
まず内視鏡にて粘膜表面に拡がっているがんの切除範囲を確定します。がんから5ミリ程度安全マージンをとってマーキングを行ったのちに、切除を開始します。粘膜の下にある粘膜下層に生理食塩水などを注射してがんを浮かせたのち、内視鏡の先端から特殊な電気メスを出し、粘膜下層を直接はがして、がんを粘膜ごと切除します。
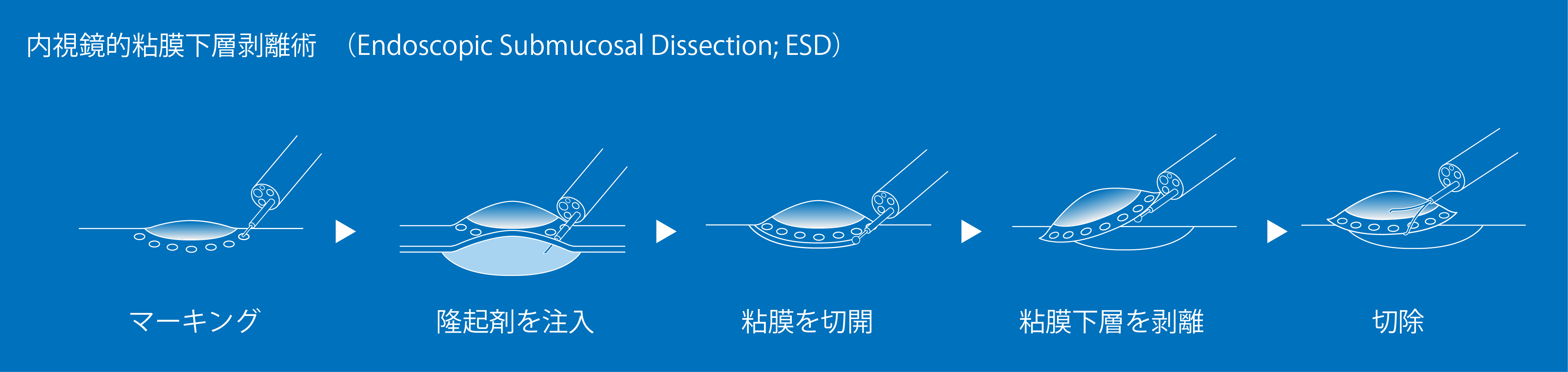
従来のEMRと比較してESDは内視鏡による繊細な操作が求められ、高度な技術と経験が必要ですが、ESDの最大の特徴は外科的切除をせずにがんを治すことができる守備範囲が従来のEMRよりも大きく拡大したことです。
例えば胃の入り口(噴門)や出口(幽門)にできたがんは小さくてもEMRでは切除ができなかったため、外科手術を行っていました。食道がんや十二指腸がんの外科手術は体への負担が比較的大きく、また、肛門近くの直腸がんの場合、人工肛門増設が必要な場合もありますが、ESDによって外科手術を回避できれば、治療後も外科手術に比べて後遺症の少ない生活を送れることが期待できます。難しいケースでは全身麻酔をかけて手術室でESDを行うこともありますが、通常は内視鏡室で、通常の内視鏡検査のように鎮静剤を使用して治療を行いますので手術中の体への負担をより軽減できるというメリットもあります。
対象となる患者さんはリンパ節転移の可能性のほとんどない早期がんの患者さんです。それぞれの臓器ごとにリンパ節転移のほとんどない早期がんの条件はガイドラインで細かく決められています(内視鏡切除の適応病変といいます)が、消化管壁の一番上の層(粘膜層)や2番目の層(粘膜下層)の上方にとどまるがんの多くが、ESDの適応(対象)となります。
上記条件に当てはまらない患者さん(適応外病変)は、転移の可能性のあるがんですので、内視鏡切除だけでは不十分ですのでESD後に適応外と判断された場合は治療が必要となります。
ESD件数は日本人に多い胃がんはもとより、壁がうすく高度な技術を要する食道や十二指腸、大腸のESDも多数行っています。
| 件数 | 2015年 | 2016年 | 2017年 | 2018年 | 2019年 | 2020年 | 2021年 | 2022年 | 2023年 |
|---|---|---|---|---|---|---|---|---|---|
| 食道ESD | 105 | 123 | 156 | 154 | 103 | 118 | 135 | 144 | 134 |
| 胃ESD | 261 | 318 | 304 | 298 | 264 | 180 | 165 | 211 | 202 |
| 十二指腸ER | 36 | 32 | 57 | 68 | 57 | 61 | 67 | 84 | 74 |
| 大腸ESD | 118 | 151 | 143 | 141 | 130 | 122 | 167 | 87 | 139 |
| 咽頭ESD | 45 | 51 | 61 | 62 | 52 | 44 | 45 | 48 | 62 |
| 合計 | 565 | 675 | 721 | 723 | 606 | 525 | 579 | 574 | 611 |
※ER:内視鏡切除
※ESD:内視鏡的粘膜下層剥離術
※ER=EMR+ESD+ポリペク
通常、治療中は静脈麻酔をしているためほとんど痛みは出ません。術後も疼痛はほとんどありませんが、違和感程度の訴えがある方が半数ほどいらっしゃいます。
眠ったような状態で治療を受けられるので、苦痛を感じにくく楽に治療を受ける事が出来ます。「気が付いたら治療が終わっていた!」と言われる方も多いです。
治療を行う病変の部位や大きさによって変わります。通常30-60分程度ですが、10分で切除できる病変もあれば、2時間以上かかる病変もあります。
術中に細い血管から出血することはありますが、その場合は速やかに止血処置を行い、出血量もごくわずかで済むことがほとんどです。ただし、治療後の経過中に創部から出血することが胃では約4-5%、食道・大腸では約1%あり、内視鏡的止血術が必要となる場合があります。
治療前日の夕食はとっていただいて構いません。ただし、前日21時以降は絶食となります。
治療前に食事や運動の制限はありません。体調を整えることに専念してください。
治療翌日には食事を再開し、大きな行動制限はございませんが合併症の危惧がありますので、治療後も入院が必要となります。
通常患者様には手術前日に入院していただきます。治療翌日から食事を再開し徐々に食事形態を通常の食事内容に変えていきます。また、治療1週間後に治療部位の確認のために内視鏡検査を行い、退院可能か判断させていただきます。そのため入院から退院までは通常で7-9日程度となります。退院後は大きな行動制限はなく、身体的な負荷の少ないデスクワークであればすぐに復帰可能です。
内視鏡治療で切除した腫瘍は病理部で最終診断が行われます。当院では内視鏡治療から通常7日で病理組織診断が行われるため、退院日までには担当医から治療結果の説明をさせていただきます。
治療中では、治療部位からの出血や治療臓器の穿孔といった合併症があり、内視鏡による止血術や穿孔部位の縫縮を行う場合があります。治療後には、創部からの出血や内視鏡操作に伴う誤嚥性肺炎の可能性がありますので入院期間中に適宜対応させていただきます。
治療翌日に採血やレントゲン検査を行い担当医が確認して、通常治療翌日からゼリー食の食事を開始します。その後は3日間で食事形態を通常の食事内容にあげていきます。
出血を助長することや創部に負荷のかかることは避けていただきます。具体的には飲酒、カフェインや辛い食べ物などの刺激物の摂取、日常生活動作以上の激しい運動を2か月間は避ける必要があります。
内視鏡治療を受け退院した後は経過観察が必要です。食道、胃、十二指腸の腫瘍を切除した場合には約2か月後に外来で再度内視鏡検査で創部の確認を行います。その後は外来通院の中で定期的な内視鏡を中心とした検査で経過観察を行います。
内視鏡治療は基本的には根治を目的とした治療ですが、切除した腫瘍の深さや血管、リンパ管への浸潤の有無次第では再発する可能性があり、追加の治療が必要となる場合があります。治療結果の詳細については入院中に担当医より説明させていただきます。
大腸がんの患者数、死亡数の増加に伴い、その早期発見が大変重要になっております。
大腸がんは怖いけど、大腸内視鏡検査は痛そうだし、恥ずかしいと感じていませんか?
そこで、負担が少なく、恥ずかしくない大腸カプセル内視鏡検査を受けてみてはいかがでしょうか?
内視鏡部では大腸カプセル内視鏡検査を安全、確実におこなっていただくため、医療事務、看護師、内視鏡技師、消化器内科医が一丸となって患者さんをサポートする万全な体制を整えております。
ご意見・ご質問のあるかたは、内視鏡部までお気軽にご相談ください。
大腸がんの患者数、死亡数の増加に伴い、その早期発見が大変重要になっております。
大腸がんは怖いけど、大腸内視鏡検査は痛そうだし、恥ずかしいと感じていませんか?
そこで、負担が少なく、恥ずかしくない大腸カプセル内視鏡検査を受けてみてはいかがでしょうか?
内視鏡部では大腸カプセル内視鏡検査を安全、確実におこなっていただくため、医療事務、看護師、内視鏡技師、消化器内科医が一丸となって患者さんをサポートする万全な体制を整えております。
ご意見・ご質問のあるかたは、内視鏡部までお気軽にご相談ください。
大腸カプセル内視鏡検査は
①大腸内視鏡検査が必要であり、大腸内視鏡検査を施行したが腹腔内の癒着などにより回盲部まで到達できなかった場合、
②大腸内視鏡検査が必要であるが、腹部手術歴があり癒着が想定される場合など、器質的異常により大腸内視鏡検査が実施困難であると判断された場合に限り、そのような患者さんに保険適用されました。