消化器外科(上部消化管)
このページを印刷
このページを印刷
消化器外科(上部消化管)では、食道癌、胃癌、食道裂孔ヘルニア、胃GISTなどの粘膜下腫瘍、食道アカラシア、胃食道逆流症などを中心とした、上部消化管の悪性疾患、良性疾患に対する外科治療を主に担当しています。また、ソケイヘルニアや虫垂炎への手術治療も行っております。食物を口から摂取することだけでなく、呼吸をすること、発声をすることとも深く関わった患者さんのQOLに大きく関与する重要な分野です。
この分野では、手術治療がとても重要となりますが、そのほかに内視鏡による治療(ESD)、薬による治療(化学療法(抗癌剤治療)・免疫療法)、放射線治療などの手術以外の治療も重要で、さらに術前術後のリハビリテーションや食事療法などすべてを組み合わせて総合的に、そして個々の患者さんにあわせた個別的治療を組み立ててゆかなければなりません。
私たちは消化器内科、臨床腫瘍科、放射線科、耳鼻咽喉科、病理診断科、リハビリテーション科、栄養部(食事指導担当)などとも緊密に相談し、協力をしあって、これら疾患の治療に取り組んでいます。
胸腔鏡や腹腔鏡を使ったいわゆる傷の小さな鏡視下手術も積極的に導入し、食道癌・胃癌ともに進行した症例を含めて90%近い割合で鏡視下手術を実施しています。また2019年10月より、食道癌手術、胃癌手術での手術支援ロボット(ダヴィンチ)を用いた手術を開始し、現在までに多くの患者さんにこの手術を受けていただいております。手術での治癒が難しい段階の場合、患者さんのQOLを落とすような手術は回避し、症状改善やQOL向上を目指した治療(緩和治療、緩和的化学療法、緩和的放射線療法)も、選択肢の一つとして常に考慮しております。
また、BMI35以上で糖尿病や高脂血症などのご病気をお持ちの高度肥満症の患者さんに対しての、減量治療・減量手術も行っております。高度肥満症は見た目の問題ではなく、命にかかわる可能性のある病気と考えています。当ホームページの「扱う疾患」に、治療が必要な理由、治療の方法などを記載していますので、ご参考ください。
埼玉、茨城、栃木、群馬、山梨などの関東近郊の方や、九州から受診される方もいらっしゃいます。食道癌、胃癌と診断された方は、まずは相談フォームからご相談ください。
胃癌・食道癌の治療において、当科スタッフは癌を完治することを第一に考え、積極的に治療を行っております。手術においては、合併症のある方(心臓や肺、肝臓、腎臓などが悪い方、糖尿病が悪い方など)、ご高齢の方も含め各科の協力のもと、最良の治療を選択すべく努めています。これは時代が変化しても変えてはならないもので、今後も引き継いでいくべきもので、術前準備、手術、術後フォローの体制を作っています。同時に「患者さんの立場に立って治療を考える」ことも重視しています。我々が治療した後の生活の質(QOL)をいかに保つかを常に考えながら、機能温存についても常に考慮しています。
当科で治療を受けられる患者さんに、常に安心して、信頼頂いて治療を受けていただけるべく、当科スタッフは全力で頑張っています。
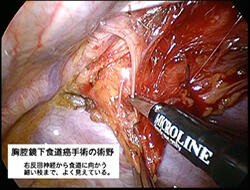
多くはお酒、タバコと関連が深い病気ですが、この様な要因のない方でも起こります。ごく早い時期(主に粘膜層の上2層まで)に見つかれば内視鏡治療(ESD)で治すことが可能な場合が多いですが、その時期を過ぎると、早期癌でも比較的広い範囲のリンパ節に転移をする可能性があり、そのことを考慮した治療が必要です。そのため癌のできた食道そのものに加えて、周囲の転移している可能性のあるリンパ節も治療する必要があります。
食道癌の治療の主は、手術治療(内視鏡治療(ESD)と外科手術)、化学療法(抗がん剤治療)と放射線治療が3本柱です。当科では、それぞれの領域の専門家が集まり、全患者さんについてカンファレンスを行い、個々の患者さんにとって最良の治療法を検討し、患者さんに提示させていただきます。最も根治性の高い治療を目指していますが、患者さんの希望や治療後のQOLも含めて総合的に判断し、患者さんと治療法を決めています。
当科は食道癌の治療の先進施設として多くの患者さんの治療にあたってきました。食道癌手術は時間もかかり、体への負担も大きなものです。精度の高い手術や化学療法、放射線治療などにより、治療成績は高まってきました。多くの患者さんが食道癌を克服する時代です。
手術の成績が向上した際に、その次に重要となるのは患者さんの長期のQOLとなります。食道癌になっても、「手術で治る」時代から「手術で治って、さらに良く生きる」時代へと変化してきています。当科では患者さんに手術治療をお薦めするときには、術後のQOLを重視する目的から、傷の小さな胸腔鏡手術を第一選択としており、また術後QOLを重視する目的で再建法にも工夫を加えて、食道癌が治った後もできるだけよい生活を過ごしていただけるよう努力しています。2019年10月より、手術支援ロボット(ダヴィンチ)を用いた胸腔鏡下手術も開始し、多くの患者さんに受けていただいております。
食道癌と診断され、治療に悩まれている方はぜひご相談ください。
食道癌と胃癌両方の性質を併せ持っていますので両者のバランスを考えた治療が必要です。食道癌、胃癌両方の専門チームとして、最も妥当な治療法は何かを常に考慮し、治療に当たっています。
この病気では、手術が最も重要となりますが、そのほかにも化学療法や放射線療法も組み合わせて治る可能性を増やしていくことが重要となります。また、手術に際しても、胸腔鏡や腹腔鏡という患者さんの負担の少ない治療を積極的に行っております。患者さんの状態に合わせて、相談して治療方針を決めていっております。
ピロリ菌感染の減少とともに胃癌に罹られる方、胃癌で亡くなる方はゆっくり減少していますが、まだまだ日本人には多い重要な病気です。早期癌と診断された方のうち、ごく早期にとどまる方は内視鏡治療(ESD)で治る可能性が十分あります。しかしごく早期の方を除いては胃の周りにあるリンパ節に転移する可能性が出てきますので、最も治る見込みが高いのはそのリンパ節転移も取り除くことができる外科手術となります。
治療体系の標準化が進んでいますが、その治療法は病院により多少の違いがあります。当院では手術が必要と判断された患者さんに対して、①癌がしっかり治ること、②患者さんの手術の負担が少なくなること、③患者さんの術後のQOLが極力保たれるようにすること、を目指して治療方法を提示させていただいております。まず、①、②、③はそれぞれが単独ではなく強く絡み合っていますので、当院での治療方針を説明いたします。まず、癌を治すためには正確な手術が重要となりますが、必要時には抗がん剤治療を手術前や手術後に積極的に行います。手術においては、術直後の患者さんの負担を極力減らすべく、傷の小さな腹腔鏡手術を積極的に行うこと、胃全摘を極力回避して術後の体重減少や体力低下を防ぐことを考えています。それが術後に必要となるかもしれない抗がん剤治療への負担を減らすことになります。さらに、術後の痛みを減らすための鎮痛薬の工夫、術後のQOL維持のために体重減少を減らすための栄養補助療法を積極的に行っております。
現時点で進行癌の方を含めて胃癌手術の99%は傷の小さな腹腔鏡手術で行っています。また、極力胃全摘を回避して噴門側胃切除や胃亜全摘(噴門機能温存手術)を積極的に行っております。胃全摘を行わざるを得ない方は10%前後です。腹腔鏡手術については、日本内視鏡外科学会の認定を受けた内視鏡外科技術認定医が4名在籍しており、それらのものが手術を担当させていただいております。2019年12月より、手術支援ロボット(ダヴィンチ)を用いた腹腔鏡下手術も開始し、多くの患者さんに受けていただいております。
胃癌と診断され、治療に悩まれている方はぜひご相談ください。
様々な疾患が混在した胃粘膜下腫瘍の一つの病気です。胃GISTは悪性疾患(転移や再発の可能性があるもの)の仲間となり、小さなものの悪性度は低い場合が多いですが、大きくなると肝臓や肺などに転移し、命にかかわる場合もあります。
術前にGISTとの確定診断を得ることが困難な場合も多くあります。GISTを疑わない2㎝以下の胃粘膜下腫瘍は経過観察を、2㎝~5㎝の大きさの胃粘膜下腫瘍や小さくても胃GISTを疑うものは手術をお薦めします。5㎝を超える腫瘍は必ず手術を受けるべきと考えています。
小さな胃GISTは手術でほとんどは根治することができ、一般には治療経過の良い病気となります。当院では5㎝程度の大きさの腫瘍まではほとんどで腹腔鏡による胃部分切除(腫瘍のある部位のみを切除することで術後の食事摂取にほとんど影響しません)で治療が可能です。特に、胃を取らざるを得ない範囲を必要最小限とするべく、術中に内科医と協力して切除範囲を決めるというLECS(腹腔鏡内視鏡合同胃局所切除)も積極的に行っており、これまでに70例ほどを施行しております。大きな腫瘍が見つかった場合には術前・術後の化学療法を行う場合もあります。
胃粘膜下腫瘍を指摘され治療方針に悩まれている方もいつでもご相談ください。
2021年1月より高度肥満症の患者さんに対して、減量治療・手術外来を開設し、治療を行っています。高度肥満症とは、「BMIが35以上」で「糖尿病、高脂血症、高血圧、高尿酸血症、睡眠時無呼吸症候群などの全身疾患」を持つ患者さんのことです。
この高度肥満状態が続くことで15年生存率(15年後に元気に生きておられる可能性)が30%低下するといわれています。長期的に見て命にかかわる原因となる高度肥満を治療するために、代謝科、精神科、栄養部、看護部、睡眠呼吸科などと協力体制を取り、治療をすすめる必要があります。
BMI 35以上とは
身長 150cmの方 体重79kg以上
155cmの方 84kg以上
160cmの方 90kg以上
170cmの方 101kg以上 など
現在、毎週木曜日の午後に「減量手術外来」を行なっています。
減量を希望される患者さんには、まず内科的な治療(摂取する栄養を減らしてのダイエット、運動療法など)を半年間ほど受けていただきます。減量手術外来にかかられた時点で、合併する病気(糖尿病や高脂血症、睡眠時無呼吸症候群など)に応じて代謝科(糖尿病内科)や睡眠呼吸器科などを受診、さらに管理栄養士による栄養指導を受けてダイエットを開始していただきます。この期間で食事量を制限して生活することに慣れていただきます。
十分に「少量の食事」に慣れていただいた方に、外科治療として胃を小さくする手術「スリーブ状胃切除術」を受けていただきます。この治療をすることで、術後も大量飲食が行いにくくなるため、リバウンドしにくくなり、健康的な生活を送れるようになります。
減量手術を受けられた患者さんは、15年後の生存率が大きく改善すること、糖尿病が80%以上で完解(薬がいらなくなること)、高血圧が80%以上で改善、高脂血症が60%以上で改善、など大きな効果が得られます。
高度肥満症で悩まれている患者さん、高度肥満症を治療して元気に長生きをしたいと希望される患者さん、ぜひ当院を受診してください。
非常にまれな病気ではありますが、食事摂取に際してQOLを著しく低下させる原因でもあります。内服薬での治療、内視鏡での拡張、手術治療などが治療としては行われています。外科治療を行う場合には腹腔鏡手術の成績が良好ですので、比較的早い段階から、手術をお勧めしています。近年内視鏡で外科手術と同様の治療を行うことができるようになってきており、外科手術を要さない方も増えてきています。当科にご相談いただけましたら、さまざまな治療法の中から、ご本人と相談のうえで治療法を決めさせていただきます。
食道から胃に入る入り口が緩んでしまうことで生じる病気です。多くは肥満や加齢性変化などによるもので、保存的治療(リハビリや筋トレ)では改善しません。まずは内科的治療として、生活習慣の改善(ダイエット、腹圧の上がるような行為を避ける、夜遅い食事を避ける、睡眠時は頭高位など)を行い、必要に応じて内服薬での治療を行います。しかし、難治性の場合や症状の強い場合には、外科手術が必要となる場合もあります。当院では、外科手術を行う場合には極力患者さんの負担の少ない、傷の小さな腹腔鏡手術を行っております。
足の付け根の筋肉が加齢性変化や先天的な弱さから脆弱化することで、内臓(主に小腸や大腸)が出てきて皮膚が盛り上がる病気です。保存的治療(リハビリや筋トレ)では改善することはなく、治すには外科手術が必要となります。手術は膨らんだ足の付け根を5㎝ほど切開して行う方法と、1㎝ほどの傷を3か所あけて行う腹腔鏡手術があります。ソケイヘルニアの大きさや状態、患者さんの希望を相談のうえで治療法を選んでいます。ソケイヘルニアと診断された際には、ご相談ください。
そのほか、緊急疾患としての消化管穿孔による腹膜炎、腸閉塞症、虫垂炎などの診療も行っており、常時迅速に緊急手術にも対応しています。
上野部長、春田医長、大倉医長のほか、3名のスタッフと6名前後のレジデント、研修医でチームを組んで診療にあたっています。常時、24時間、365日、患者さんの容態をチームで把握し、迅速に対処しています。
夜間、休日を含め、患者さんの状態は担当医により共有されていますので、ご安心ください。