聴覚センター
このページを印刷
このページを印刷
難聴は原因部位によって分類されます。外耳炎や中耳炎など外耳や中耳の音を伝えるところの問題で生じる「伝音難聴」と、中耳の奥にある内耳から脳の聴覚中枢までの問題で生じる「感音難聴」に大きく分けられます。感音難聴には、先天性の難聴、突発性難聴、老人性難聴、騒音や巨大音響による難聴などがあります。また、伝音難聴と感音難聴の両方が重複した難聴を「混合性難聴」と呼びます。
一般に中耳炎などの伝音難聴は鼓膜形成術、鼓室形成術、アブミ骨手術などの治療法がすでに確立していますが、これらの既存の手術でも難聴が改善しない場合もあります。そこで最新のテクノロジーを利用した人工聴覚器(埋め込み型骨伝導補聴器、人工中耳など)があり、これらの進歩には目を見張るものがあります。
また、感音難聴では、突発性難聴のような急性難聴は治療で改善する可能性もありますが、徐々に変化してきた難聴は治療法がなく、日常生活で困る場合は補聴器を検討することになります。特に中等度から高度難聴の方は補聴器の適応になります。しかし、さらに聞こえが悪い重度難聴の方の場合は内耳の機能が大きく低下しているため、音の振動を神経の信号に変換する働きも悪くなり、補聴器で満足できる効果を得るのが難しくなります。そこで、補聴器で効果が得られない方の治療として開発されたのが人工内耳治療です。
これまで当院では人工内耳を中心に人工聴覚器治療を行ってきました。そして、2007年より小児から高齢者までのあらゆる難聴を、チーム医療として専門的に診断、治療するために聴覚センターを立ち上げました。虎の門病院聴覚センターでは月に1回、医師、言語聴覚士でカンファレンスを行い、検査結果の評価、診断、手術後のフォロー、リハビリなどについて意見交換を行い、情報共有の強化を図っています。
患者さんの聞こえが少しでも改善し、より豊かな生活をおくっていただくことを目標にしています。
聴覚センター センター長 武田 英彦
耳鼻咽喉科医師、言語聴覚士、臨床検査技師、看護師
最近の調査では先天性難聴の少なくとも50%は遺伝子の関与によるものと推測されています。この遺伝子検査では日本人難聴者に多く認められる19遺伝子154変異の有無を検出する検査で、約45%の患者さんより難聴の原因となる遺伝子変異が検出されます。
検査によって難聴の原因が必ず見つかるというわけではありませんが、原因が特定された場合は、難聴の診断、治療法の選択、予後の推測、合併症の予測などが可能となります。
当科では臨床遺伝専門医がカウンセリングを行い、遺伝情報に対応した難聴の治療方針をお示しすることも行っています。
虎の門病院聴覚センターが特に力を注いでいるのが人工内耳治療です。当院では1987年から人工内耳治療を開始し、30年以上の臨床経験の蓄積があります。人工内耳とは従来は治療法がなかった、両耳の聴力が70dB以上で、かつ補聴器の効果が得られない高度難聴の患者さんに対する画期的な治療法です。人工内耳の効果を最大限に引き出すためには長期的な医学的フォローと機器の調整やリハビリテーションが必要でそれを担当する言語聴覚士との連携が重要です。人工内耳による聞こえを最大限に活用するため、医師、言語聴覚士らの専門スタッフが協力して一人一人に対する最適なプログラムを組みサポートを行っています。
人工内耳治療について下記をご参照ください。
手術は全身麻酔で人工内耳電極を体内に埋め込む手術が行われます。10日から14日ほどの入院治療になります。手術後3週間後に初めて電極から音刺激をします。その後、電極刺激の調整とリハビリを重ねることによって人工内耳は効果を発揮します。
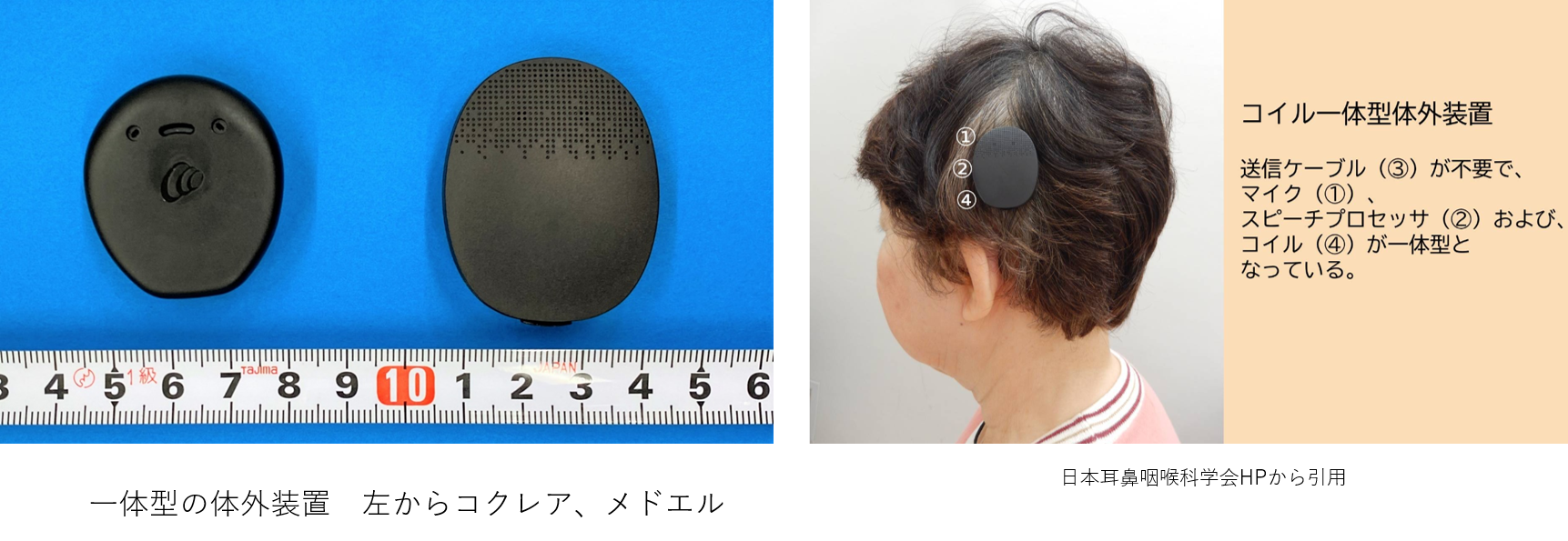
人工内耳の機器は、体内装置と体外装置に分かれます。体内装置は頭の皮膚の下に埋め込まれたインプラントから電極が出て、電極部分は内耳の中に埋め込まれます。この体内装置を埋め込むのが手術になります。
体外装置は手術後、人工内耳を使用するときに補聴器のように耳にかけて装用します。
体外装置で音が拾われ電気信号に変換し、無線信号として頭の皮膚の下のインプラントに送られます。体内装置のインプラントが電気信号を内耳の電極に伝え、聴神経が電気刺激され、脳で音として認識します。手術で埋め込んだ体内装置は問題が生じない限りは交換する必要はありません。

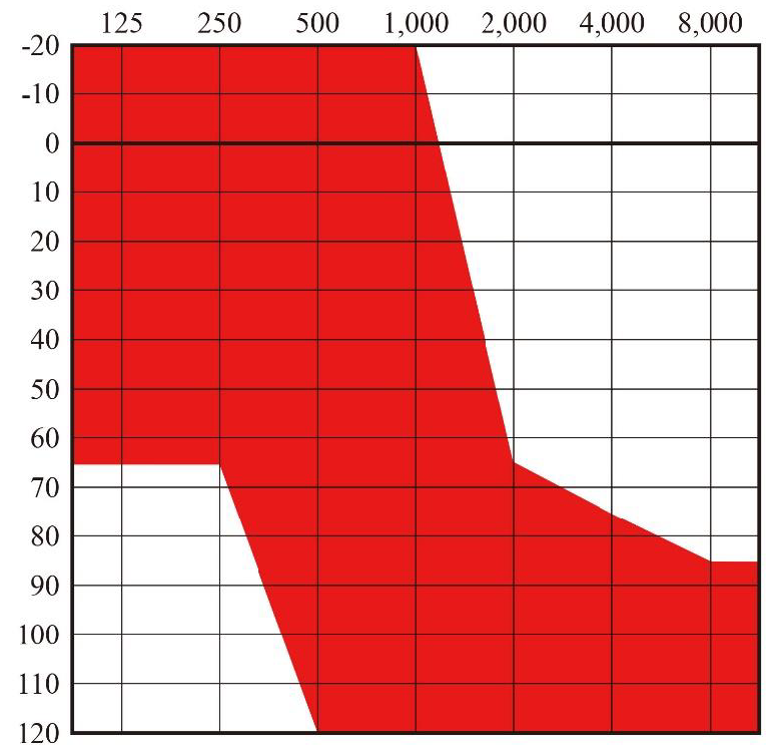
低音域の聴力は残っていて高音域に高度な難聴があり、補聴器で十分な効果が得られない方向けに開発された特殊な人工内耳です。
治療では低音域聴力が残っている高音漸傾型難聴の方に対して、標準の人工内耳電極よりも細く短い電極を正円窓膜から低侵襲的に挿入し、さらに術中、術後のステロイド投与による内耳保護を行って残存聴力を可級的に保存し、残った低音域は補聴器による音響刺激で増幅、高音域は人工内耳により電気刺激するという人工内耳です。補聴器と人工内耳のハイブリッド型人工聴覚システムです。
様々な理由で補聴器が使用できない伝音難聴・混合性難聴の方に適応となります。一側の平均骨導聴力レベルが45dB以内の両側の伝音難聴・混合性難聴の方が適応となります。
手術により頭蓋骨にチタン製の台座を固定し、それに振動子を取りつけて骨伝導で音を聞きます。従来の骨導補聴器と比較して装用時の音質、快適さ、審美性において優れると言われています。
鼓室形成術などの手術治療では十分な聴力改善が困難で、従来の気導補聴器・骨導補聴器でも補聴器の効果が不十分な方が対象となります。中等度~高度の伝音難聴・混合性難聴の方が適応となります。
手術により振動子を中耳にある内耳窓(正円窓または卵円窓)に振動が内耳に伝わるように設置します。
手術は顕微鏡か内視鏡を使用して行います。また、症例によっては顕微鏡と内視鏡を併用して行います。
慢性中耳炎で鼓膜穿孔がある場合、耳の後ろを4~5cm切開します。ドリルで乳突洞を削開し、炎症の原因となっている粘膜や病変を取り除きます。鼓膜の穿孔を閉鎖する場合は筋膜、軟骨膜、軟骨のいずれかを用いて、これを鼓膜に移植します。通常は薄い鼓膜をさらに2枚に剥離し(皮膚層と固有層の間を剥離)、採取した自分の筋膜などをこの間に移植するinlay法(sandwitch法)、または鼓膜の内側から移植するunderlay法を行います。耳小骨が壊れている場合には、耳小骨の形成手術を行います。また、鼓膜の穴が比較的に小さく、他の部位に病気がない場合には、内視鏡を使用して、耳穴からの操作で筋膜、軟骨膜、軟骨のいずれかを鼓膜に移植します。
耳管という、鼻と耳をつなぐ管がもともと細く、そのために中耳の酸素が吸収され、陰圧になって鼓膜が凹むことから始まります。凹んだ鼓膜のポケットに貯まった耳垢に感染が起こると、特殊な酵素が分泌され骨を溶かし、次第に大きくなります。
難聴、めまい、顔面神経マヒ、もっと大きくなると脳膜に接し髄膜炎を起こすことがあります。しかし、そのような例は稀で、感染が起こっていない時はすぐには大きくならないこともあります。
CT検査で真珠腫の大きさ、頭蓋底の骨の消失具合、顔面神経、三半規管の壊れ具合を見れば、すぐに手術すべきか否かが判定できるので、さほどの心配は要りません。当院では、元々の外耳道の後壁を再建し、できるだけ一度の手術で全てを完了(一期的手術)するようにしています。
耳の後ろを4~5cm切開します。ドリルで乳突洞を削開し、真珠腫を可及的に取り去り、再発しないようにします。壊れている耳小骨の形成手術と耳の後壁の形成手術、を併せて行います。真珠腫により生じた骨の壊れ具合に応じて、そのスペースを充填します。このときに原則として自分の骨や軟骨を用います。
中耳炎がなくても次第に進行する伝音難聴の原因として、耳小骨のうちのアブミ骨が硬化し振動が内耳に伝わりにくくなる耳硬化症という疾患があります。症状は耳鳴り、進行する原因不明の難聴です。一般的に女性に多く、しかも出産後に30代で発症する事が多いのが特徴です。
病気は耳小骨の最後の骨であるアブミ骨が固まって動きが悪くなるため、音の振動が内耳に伝わりにくくなるためです。手術治療としてアブミ骨手術を行っています。
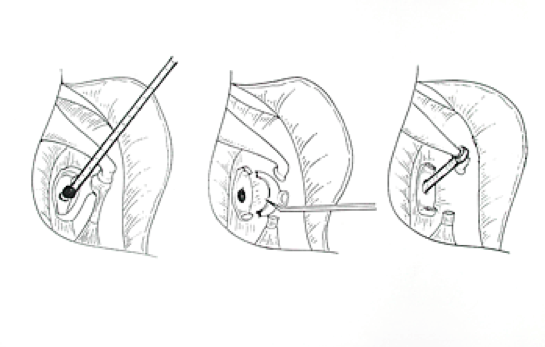
左 :鼓膜をはがして、その隙間からアブミ骨底に小開窓を行う。
中央:キヌタ・アブミ関節離断とアブミ骨上部構造摘出。
右 :ピストンのリングをキヌタ骨に挿入、先端をアブミ骨底の穴に入れる。